Comorbidité autisme : quels troubles associés, pourquoi et comment les identifier

Article écrit par
Julie Dachez
Docteure en psychologie sociale, autrice, vulgarisatrice scientifique et conférencière. Depuis plus de dix ans, je travaille sur l'autisme à l'âge adulte, un sujet au cœur de mon engagement professionnel, que j'aborde sous l'angle du vécu, de la recherche et des enjeux sociaux.
Plus de 7 personnes autistes sur 10 vivent avec au moins une autre condition médicale ou psychiatrique. Ce chiffre, à lui seul, mérite qu'on s'y arrête — et surtout qu'on se demande pourquoi il est si rarement au cœur des diagnostics et des accompagnements.
Parce que derrière le mot "comorbidité", il y a des années d'errance, des troubles qu'on a attribués à autre chose, des souffrances qu'on n'a pas su nommer. Et souvent, une question qui reste sans réponse : est-ce l'autisme, ou est-ce autre chose ?
La réponse honnête : les deux. Et cette réponse change tout.
En bref
- ✅ Une comorbidité désigne un trouble distinct qui coexiste avec l'autisme — ce n'est pas "de l'autisme en plus", c'est une réalité clinique à part entière.
- ✅ Plus de 70 % des personnes autistes présentent au moins une comorbidité. Pour beaucoup, c'est deux ou plus.
- ✅ Anxiété, dépression, TDAH, troubles du sommeil, troubles alimentaires : les plus fréquentes — et les plus sous-diagnostiquées.
- ✅ Le genre joue un rôle majeur : les femmes autistes développent davantage de comorbidités internalisées, et les voient souvent diagnostiquées à leur place.
- ✅ Beaucoup de ces comorbidités ne sont pas inévitables. Elles sont, en grande partie, le produit d'un environnement inadapté.
Comorbidité autisme : de quoi parle-t-on vraiment ?
Le terme "comorbidité" a été introduit par le médecin Feinstein en 1970. Il désigne une condition médicale ou psychiatrique distincte qui coexiste avec un diagnostic principal — ici, l'autisme (TSA, trouble du spectre de l'autisme).
Ce n'est pas un symptôme autistique aggravé. Ce n'est pas une complication secondaire. C'est une réalité clinique propre, qui mérite un diagnostic et un accompagnement dédiés.
La distinction peut paraître technique. Elle est pourtant fondamentale. Parce que si on confond tout avec "de l'autisme", on finit par ne rien traiter correctement.
Pendant longtemps, tout ce qu'une personne autiste traversait — ne pas dormir, avoir du mal à se concentrer, se sentir épuisée en permanence — était automatiquement mis sur le compte de l'autisme. Or, attribuer une comorbidité à l'autisme seul, c'est passer à côté d'un accompagnement ciblé qui pourrait faire une vraie différence.
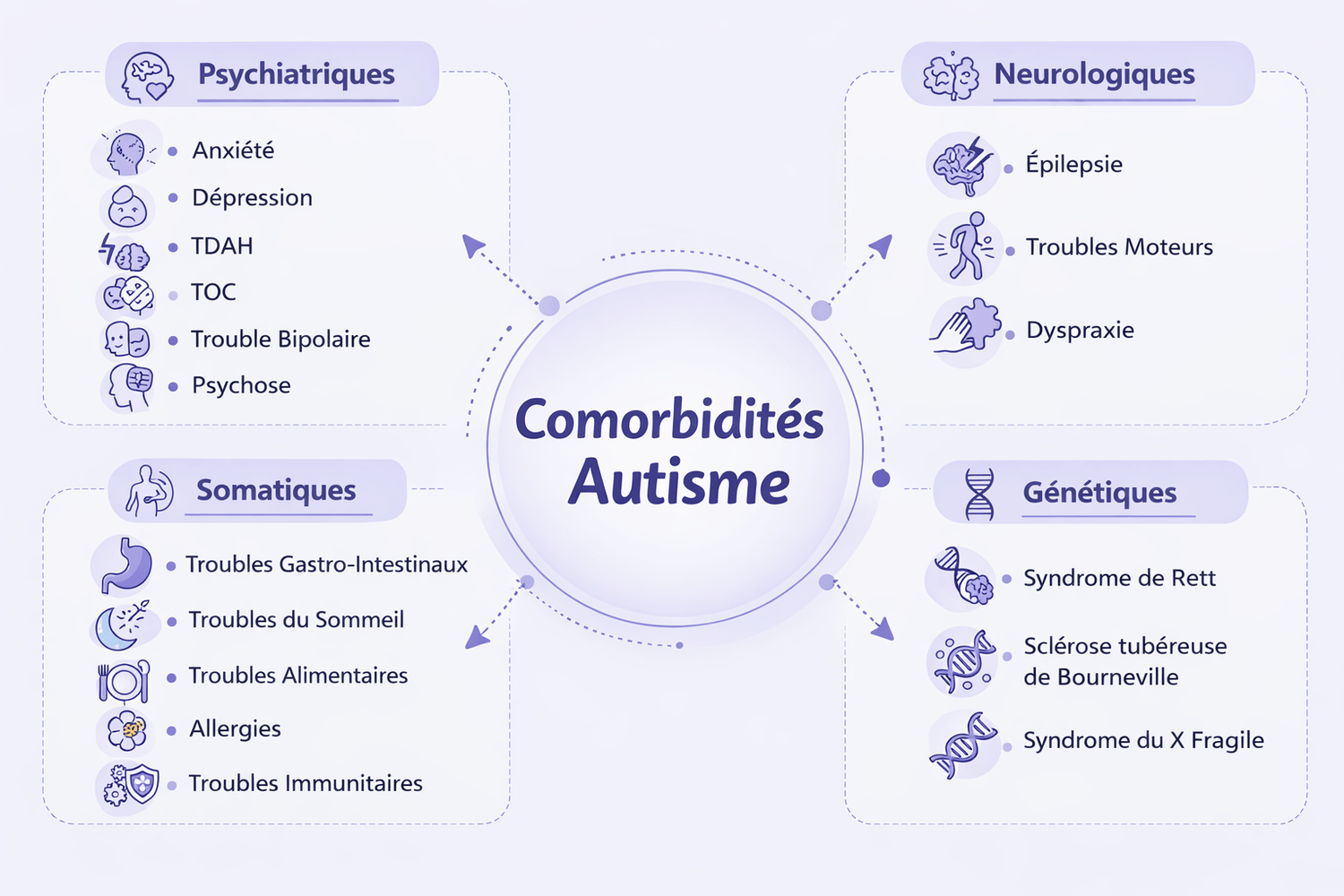
Les comorbidités dans l'autisme se classent en plusieurs grandes catégories :
- 🔑 Psychiatriques : anxiété, dépression, TDAH, TOC, trouble bipolaire, psychose…
- 🔑 Neurologiques : épilepsie, troubles moteurs, dyspraxie…
- 🔑 Somatiques : troubles gastro-intestinaux, troubles du sommeil, troubles alimentaires, allergies, troubles immunitaires…
- 🔑 Génétiques : syndrome de Rett, sclérose tubéreuse de Bourneville, syndrome du X fragile…
Selon une étude de Simonoff et collègues (2008), 70 % des enfants autistes présentent au moins une comorbidité psychiatrique, et 41 % en présentent deux ou plus. Chez les adultes, les chiffres sont du même ordre — voire plus élevés.
Les comorbidités les plus fréquentes dans l'autisme
Voici ce que la recherche identifie comme les comorbidités les plus courantes. Ce n'est pas une liste exhaustive — l'autisme est une condition profondément hétérogène. Mais ce sont celles qui reviennent le plus souvent dans les études, et dans les vécus.
Les troubles anxieux
C'est la comorbidité psychiatrique la plus fréquente. Anxiété généralisée, phobies, TOC, anxiété sociale. Évoluer dans un monde dont on ne comprend pas tous les codes implicites, c'est structurellement anxiogène. L'anxiété n'est pas une faiblesse individuelle ici — c'est une réponse logique à un environnement peu prévisible. Le problème : elle peut être confondue avec des "comportements autistiques" — rituels, rigidité, évitement — et ne jamais être traitée pour ce qu'elle est.
La dépression
Les personnes autistes ont un risque de dépression estimé 2 à 4 fois plus élevé que la population générale. Environ la moitié des adultes autistes connaîtront un épisode dépressif clinique au cours de leur vie (Hudson et al.). Ce chiffre énorme mérite qu'on se pose la vraie question : pourquoi ? Isolement, harcèlement, diagnostic tardif, camouflage constant… La dépression autistique n'est pas qu'une affaire neurologique. Pour aller plus loin découvrez mon article sur Autisme et dépression.
Le TDAH
Le chevauchement entre autisme et TDAH est massif. Jusqu'au DSM-5, les deux diagnostics ne pouvaient d'ailleurs pas coexister officiellement. Difficultés attentionnelles, impulsivité, fonctions exécutives atypiques, hypersensibilité : les deux conditions partagent des symptômes, mais elles sont distinctes et ont des implications propres pour l'accompagnement.
Les troubles du sommeil
Jusqu'à 8 enfants autistes sur 10 seraient concernés — soit deux fois plus que la population générale. Difficultés d'endormissement, réveils nocturnes, rythmes décalés, apnée du sommeil. Ces troubles sont souvent attribués à "l'autisme en général" sans être traités. Ils ont pourtant un impact direct sur la régulation émotionnelle, les fonctions cognitives et la santé mentale.
L'épilepsie
Environ un autiste sur trois souffrirait d'épilepsie — une prévalence largement supérieure à la population générale. Les crises peuvent apparaître dès la petite enfance ou à la puberté, et sont parfois atypiques, donc difficiles à identifier sans formation spécifique.
Les troubles alimentaires (TCA)
Les personnes autistes, et particulièrement les femmes autistes, sont surreprésentées parmi les personnes diagnostiquées avec des TCA. La sélectivité sensorielle est souvent un premier signal — mais l'anorexie, la boulimie ou l'hyperphagie constituent des comorbidités distinctes, avec des mécanismes propres, qui nécessitent un accompagnement spécialisé.
Prévalence des comorbidités dans l'autisme
Sources : Simonoff et al. (2008) · Hudson et al. (2019) · Hollocks et al. (2019)
× 2 à 4
Le risque de dépression est 2 à 4 fois plus élevé chez les personnes autistes que dans la population générale.
⚠️ Ces données sont des estimations issues d'études aux méthodologies variables. Elles indiquent une tendance, pas une certitude individuelle.

Vous voulez comprendre l'autisme au-delà du seul prisme des déficits — et intégrer la recherche la plus récente sur les comorbidités, le genre et la santé mentale ?
16 modules · Accès illimité · 400+ inscrits
Découvrir la formation "L'autisme, autrement" →Genre et comorbidités : une double peine pour les femmes autistes
Le genre n'est pas un détail dans cette histoire. C'est un facteur structurant.
Les recherches le montrent clairement : les femmes autistes développent davantage de comorbidités internalisées — anxiété, dépression, troubles alimentaires, troubles bipolaires. Les hommes autistes sont, eux, plus souvent diagnostiqués avec des comorbidités externalisées — TDAH, troubles oppositionnels, TOC à expression comportementale.
Ce n'est pas seulement une différence neurobiologique. C'est aussi le produit de normes de genre. Les filles apprennent très tôt à intérioriser leurs difficultés. À se taire. À faire semblant que ça va. Le camouflage social est socioculturellement valorisé chez les femmes. Résultat : les comorbidités internalisées passent pour des "émotions de femmes", des "trop grande sensibilité".
Femmes autistes — comorbidités internalisées
- → Anxiété généralisée
- → Dépression
- → Troubles alimentaires (TCA)
- → Troubles bipolaires
- → Camouflage élevé → épuisement chronique
Hommes autistes — comorbidités externalisées
- → TDAH
- → Troubles oppositionnels (TOP)
- → TOC à expression comportementale
- → Troubles des conduites
- → Plus visibles → détectés plus tôt
Ce mécanisme a des conséquences directes sur le parcours diagnostique :
Les femmes autistes reçoivent souvent d'abord un diagnostic de dépression, de trouble borderline ou d'anxiété généralisée — à la place d'un diagnostic d'autisme.
Ces diagnostics erronés retardent l'accès à un accompagnement adapté, parfois de plusieurs décennies.
Une dépression traitée sans tenir compte de l'autisme sous-jacent a peu de chances d'être efficace durablement.
Ce n'est pas un problème individuel. C'est un problème structurel. Les critères diagnostiques de l'autisme ont été élaborés principalement à partir d'études menées sur des garçons. Les femmes autistes ont dû, pendant des décennies, se reconnaître dans des cases qui n'avaient pas été faites pour elles.

Pourquoi les femmes autistes sont-elles si souvent diagnostiquées tardivement — et quel est le coût réel de cette invisibilité sur leur santé mentale ?
7 modules · 300+ inscrits · Camouflage, phénotype féminin, santé mentale
Découvrir la formation "Autisme chez les femmes" →Ce que le modèle médical ne dit pas : le rôle de l'environnement
Voici quelque chose que la littérature médicale sur les comorbidités dit rarement assez fort :
Beaucoup de comorbidités liées à l'autisme ne sont pas inévitables.
Elles ne sont pas inscrites dans les gènes ou dans le cerveau des personnes autistes de façon immuable. Elles sont, en grande partie, le produit d'un monde pensé pour un seul type de fonctionnement.
Quand on lit la liste des facteurs de risque de la dépression autistique — prise de conscience douloureuse de sa différence, isolement social, harcèlement, diagnostic tardif, camouflage permanent — on s'aperçoit que la plupart sont des facteurs sociaux et environnementaux, pas des fatalités neurologiques.
On ne peut pas parler de comorbidités dans l'autisme sans interroger les rapports de pouvoir et les normes sociales qui traversent la médecine, l'école, le travail, et la société dans son ensemble. Ce n'est pas une posture militante — c'est une exigence scientifique.
C'est le cadre que j'ai choisi pour ma thèse en psychologie sociale, et que je maintiens dans tout mon travail : comprendre l'autisme non pas uniquement comme une condition neurologique, mais comme une expérience façonnée par les normes, les institutions et les rapports sociaux. La psychologie sociale nous donne des outils pour ça — et ils changent radicalement la façon dont on lit les "comorbidités".
Pourquoi les comorbidités sont si souvent ratées
Il y a plusieurs raisons à cette sous-détection chronique. Elles se cumulent.
Le chevauchement symptomatologique
Autisme, TDAH, dépression, anxiété, trouble du sommeil partagent de nombreux symptômes. Si on n'a qu'un seul cadre d'interprétation, on ne verra qu'une seule chose — et on passera à côté de tout le reste.
Des outils diagnostiques inadaptés
La plupart des outils de diagnostic de la dépression ou de l'anxiété ont été développés sur des populations neurotypiques. Ils reposent souvent sur la verbalisation des émotions — or, l'alexithymie est très fréquente chez les personnes autistes. Une personne qui ne ressent pas la dépression comme une tristesse mais comme un vide peut passer entre les mailles.
Des professionnel·les non formé·es
Un·e psychiatre qui ne connaît pas l'autisme adulte ne peut pas distinguer ce qui relève d'un fonctionnement autistique de ce qui constitue une comorbidité. Il ou elle diagnostiquera souvent la comorbidité — et passera à côté de l'autisme. Ou l'inverse. Les deux erreurs ont des conséquences concrètes.
L'autisme comme explication totale
Pendant longtemps, tout ce qu'une personne autiste vivait était attribué à l'autisme — sans chercher plus loin. Or, identifier une comorbidité distincte, c'est souvent ce qui permet de construire un accompagnement vraiment ciblé et de changer concrètement la qualité de vie d'une personne.
💡 À retenir : Pour les professionnel·les, la vigilance est double — ne pas confondre symptômes comorbides et traits autistiques, et surveiller les changements par rapport au fonctionnement habituel de la personne.
Burn-out autistique et comorbidités : attention à la confusion
C'est l'une des confusions les plus fréquentes — et les plus coûteuses pour les personnes concernées.
Burn-out autistique
- → Lié à un environnement inadapté
- → Régression de compétences précédemment acquises
- → Retrait massif, parfois total
- → Récupération = réduire les exigences environnementales
- → Pas encore reconnu dans le DSM ou la CIM
Dépression (comorbidité)
- → Humeur négative persistante
- → Perte d'intérêt pour les activités
- → Troubles du sommeil, de l'appétit
- → Récupération = thérapie, médicaments, soutien
- → Critères diagnostiques validés (DSM, CIM)
Confondre burn-out autistique et dépression, c'est risquer de prescrire un traitement inadapté — et parfois contre-productif.

Burn-out autistique ou dépression ? Comprendre la différence — et éviter les erreurs d'accompagnement les plus courantes.
9 vidéos · 35 min · Approche scientifique et non-pathologisante
Découvrir la formation "Burn-out autistique" →Ce qu'en disent les personnes concernées
Les chiffres ne racontent pas tout. Ce que vivent les personnes autistes confrontées à des comorbidités non reconnues ressemble souvent à ça :
💬
"J'ai été traitée pour une dépression pendant dix ans. Les antidépresseurs ne faisaient pas grand chose. Quand j'ai eu mon diagnostic d'autisme, j'ai compris que je n'étais pas juste 'fragile' — j'évoluais dans des environnements qui m'épuisaient complètement."
💬
"Mon TDAH a été détecté seulement après mon diagnostic d'autisme à 38 ans. Pourtant, il était là depuis le début. Mais comme j'avais l'autisme, personne n'a cherché plus loin."
💬
"Les troubles alimentaires, ça a commencé à l'adolescence. J'ai été suivie des années sans que personne ne fasse le lien avec le fait que j'étais autiste et que certains aliments me causaient une vraie détresse sensorielle."
💬
"Je me réveille plusieurs fois par nuit depuis toujours. On m'a dit que c'était 'normal pour l'autisme'. Quand j'ai finalement vu un spécialiste du sommeil, il a trouvé une apnée sévère. Ça n'avait rien à voir avec l'autisme — et ça se traitait."
Ces témoignages ne sont pas des exceptions. Ils reflètent une réalité structurelle : quand on ne cherche pas les comorbidités, on ne les trouve pas. Et quand on ne les trouve pas, on ne les traite pas.
Ce qui aide vraiment
La bonne nouvelle — parce qu'il y en a une — c'est que les comorbidités se traitent. À condition qu'on les identifie.
Du côté des professionnel·les
Se former à l'autisme adulte — notamment au phénotype féminin, au burn-out autistique, et aux spécificités de présentation des comorbidités.
Ne pas attribuer automatiquement toute difficulté à l'autisme. Chercher activement les comorbidités lors du bilan diagnostique, et réévaluer régulièrement.
Surveiller les changements par rapport au fonctionnement habituel : c'est souvent le signal le plus fiable d'une comorbidité qui s'installe.
Ne pas traiter les comorbidités sans interroger l'environnement : travail, relations, niveau de camouflage, surcharges sensorielles — tout ça compte.
Du côté des personnes concernées
Ne pas tout mettre sur le dos de l'autisme. Si quelque chose change ou empire, c'est peut-être une comorbidité distincte qui mérite d'être évaluée.
Chercher des professionnel·les formé·es à l'autisme adulte. Les CRA (Centres de Ressources Autisme) peuvent orienter vers des spécialistes.
Trouver des espaces où l'on n'a pas à faire semblant : communautés de personnes autistes, groupes de pairs. Réduire le camouflage, c'est réduire le risque d'aggravation des comorbidités.
Ne pas attendre d'être "au fond" pour demander de l'aide. Les comorbidités dans l'autisme peuvent s'installer progressivement, sans signe d'alarme évident.
Répondre aux comorbidités uniquement avec des ordonnances et des rendez-vous espacés, c'est nettement insuffisant. Les personnes autistes ne souffrent pas dans le vide : elles souffrent dans des environnements, des systèmes, des institutions qui ne sont pas pensés pour leur fonctionnement. Changer ça, c'est aussi un enjeu collectif.
⚠️ Si vous êtes en détresse : le 3114 est le numéro national de prévention du suicide, disponible 24h/24, 7j/7, gratuit depuis toute la France.
Questions fréquentes
Qu'est-ce qu'une comorbidité dans l'autisme ?
Une comorbidité désigne une condition médicale ou psychiatrique distincte qui coexiste avec l'autisme. Ce n'est pas un symptôme autistique aggravé : c'est une réalité clinique propre, qui mérite un diagnostic et un accompagnement spécifiques. Plus de 70 % des personnes autistes vivent avec au moins une comorbidité.
Quelles sont les comorbidités les plus fréquentes dans l'autisme ?
Les plus fréquentes sont les troubles anxieux, la dépression (risque 2 à 4 fois plus élevé), le TDAH, les troubles du sommeil (jusqu'à 8 enfants sur 10), l'épilepsie (environ 1 autiste sur 3), les troubles alimentaires et les troubles gastro-intestinaux. Ces comorbidités sont souvent sous-diagnostiquées car leurs symptômes chevauchent ceux de l'autisme.
Pourquoi les comorbidités de l'autisme sont-elles si souvent manquées ?
Plusieurs raisons : le chevauchement symptomatologique entre l'autisme et ses comorbidités, des outils diagnostiques non adaptés (notamment à cause de l'alexithymie), des professionnel·les insuffisamment formé·es à l'autisme adulte, et la tendance à attribuer toute difficulté à l'autisme sans chercher plus loin.
Les femmes autistes sont-elles plus touchées par les comorbidités ?
Les recherches montrent que les femmes autistes développent davantage de comorbidités internalisées (anxiété, dépression, troubles alimentaires). Elles reçoivent souvent ces diagnostics à la place d'un diagnostic d'autisme — parfois pendant des décennies. Le camouflage social, plus fréquent chez les femmes, aggrave ce phénomène.
Quelle est la différence entre burn-out autistique et dépression ?
Le burn-out autistique est un état d'épuisement profond lié à un environnement inadapté et au camouflage prolongé. Il peut inclure une régression de compétences. La dépression est une comorbidité psychiatrique distincte avec ses propres critères diagnostiques. Les deux peuvent coexister, et les confondre entraîne des accompagnements inadaptés.
L'environnement joue-t-il un rôle dans les comorbidités liées à l'autisme ?
Oui, de façon majeure. Beaucoup de comorbidités — notamment la dépression et l'anxiété — sont en grande partie le produit d'environnements inadaptés, de l'isolement, du camouflage permanent et du harcèlement. Adapter l'environnement réduit significativement le risque de développer ces comorbidités.
Comment demander un bilan de comorbidités quand on est autiste ?
Il est possible de demander un bilan complet auprès d'un CRA (Centre de Ressources Autisme) ou d'un·e psychiatre formé·e à l'autisme adulte. Il est utile d'arriver avec une liste précise de ce qui pose problème au quotidien — sommeil, alimentation, humeur, concentration — en notant depuis quand ces difficultés existent.
Autisme et TDAH : peut-on avoir les deux ?
Oui. Depuis le DSM-5, les deux diagnostics peuvent coexister officiellement — ce qui n'était pas le cas auparavant. Le chevauchement symptomatologique est fréquent, mais les deux conditions sont distinctes. Identifier le TDAH en plus de l'autisme permet souvent un accompagnement plus ciblé et plus efficace.
Formations pour approfondir
Si vous souhaitez aller plus loin, voici les formations en ligne conçues pour explorer en profondeur les thèmes abordés dans cet article — avec la même exigence scientifique et la même approche non-pathologisante.
Formation
Comprendre l'autisme, autrement
Déconstruire la vision déficitaire, comprendre le rôle de l'environnement dans les conséquences quotidiennes de l'autisme, et repenser l'accompagnement à partir des forces — pas des manques.
16 modules · 400+ inscrits · Accès illimité · 119 € ou 2x 59,50€→
Formation
Autisme chez les femmes
Phénotype féminin, camouflage, diagnostic tardif, santé mentale, comorbidités internalisées : tout ce que la recherche sait — et que les formations classiques n'abordent pas.
7 modules · 300+ inscrits · Accès illimité · 59 € ou 2x 29,50€→
Formation
Burn-out autistique
Comprendre ce qui le distingue de la dépression, identifier les facteurs de risque et de protection, et éviter les erreurs d'accompagnement les plus fréquentes.
9 vidéos · 2 quiz · Accès illimité · 59 € ou 2x 29,50€→
Formation
Autisme et emploi : vers une carrière épanouissante
Identifier vos forces, choisir un environnement de travail adapté et formuler les aménagements dont vous avez besoin — une méthode pas à pas pour une carrière épanouie.
Accès illimité ·8 Vidéos + outils + interviews · 79 € ou 2x 39,50 €→
Formation
Autisme et transidentité
Un cadre clair pour comprendre les liens entre autisme et transidentité, nourri par la littérature scientifique et les vécus des personnes concernées.
Accès illimité · 10 vidéos · 3 quiz · 59 € ou 2 x 29,50 €→
📚 Pour aller plus loin
Mes livres sur l'autisme
Trois ouvrages que j'ai écrits et qui prolongent ce que vous venez de lire — chacun avec sa propre porte d'entrée.
Articles complémentaires
Articles connexes pour continuer à explorer les sujets abordés ici.
Santé mentale
Le burn-out autistique expliqué
Mécanismes, facteurs de risque, facteurs de protection : ce que dit la recherche — et comment le distinguer d'une dépression.
Lire l'article →
Santé mentale
Autisme et dépression
Chiffres, facteurs de risque, effet masquant : pourquoi la dépression est si souvent ratée chez les personnes autistes.
Lire l'article →
Comprendre l'autisme
Quels sont les symptômes de l'autisme ?
Une lecture critique des critères diagnostiques, loin de la vision déficitaire — pour comprendre ce qui relève de l'autisme et ce qui en est distinct.
Lire l'article →
Autisme au féminin
Être mère autiste : défis, forces et préjugés
Ce que disent les études sur la grossesse, l'accouchement et la parentalité autiste — et ce que le modèle médical passe encore trop souvent sous silence.
Lire l'article →
Sources scientifiques
Cet article s'appuie sur des recherches publiées dans des revues à comité de lecture. Voici les références complètes pour celles et ceux qui veulent creuser.
Prévalence des comorbidités psychiatriques
Simonoff, E., Pickles, A., Charman, T., Chandler, S., Loucas, T., & Baird, G. (2008). Psychiatric disorders in children with autism spectrum disorders: prevalence, comorbidity, and associated factors in a population-derived sample. Journal of the American Academy of Child & Adolescent Psychiatry, 47(8), 921–929.
Prévalence de la dépression — méta-analyse
Hudson, C. C., Hall, L., & Harkness, K. L. (2019). Prevalence of depressive disorders in individuals with autism spectrum disorder: a meta-analysis. Journal of Abnormal Child Psychology, 47(1), 165–175.
Prévalence de la dépression majeure
Hollocks, M. J., Lerh, J. W., Magiati, I., Meiser-Stedman, R., & Brugha, T. S. (2019). Anxiety and depression in adults with autism spectrum disorder: a systematic review and meta-analysis. Psychological Medicine, 49(4), 559–572.
Épisodes dépressifs sévères — données cliniques
Attwood, T., & Garnett, M. (2020). Asperger : comment vaincre coups de blues et dépression ? De Boeck Supérieur. (trad. de : Exploring Depression and Beating the Blues)
Camouflage social et santé mentale
Cage, E., & Troxell-Whitman, Z. (2019). Understanding the Reasons, Contexts and Costs of Camouflaging for Autistic Adults. Journal of Autism and Developmental Disorders, 49(5), 1899–1911.
Modèle du stress minoritaire et autisme
Botha, M., & Frost, D. M. (2020). Extending the Minority Stress Model to Understand Mental Health Problems Experienced by the Autistic Population. Society and Mental Health, 10(1), 20–34.
Comorbidités psychiatriques — référence fondatrice
Ghaziuddin, M., Ghaziuddin, N., & Greden, J. (2002). Depression in persons with autism: implications for research and clinical care. Journal of Autism and Developmental Disorders, 32(4), 299–306.
Genre et comorbidités internalisées vs externalisées
Lai, M.-C., Lombardo, M. V., Ruigrok, A. N. V., Chakrabarti, B., Auyeung, B., Szatmari, P., … Baron-Cohen, S. (2017). Quantifying and exploring camouflaging in men and women with autism. Autism, 21(6), 690–702.
Risque suicidaire chez les adultes autistes
Cassidy, S., Bradley, L., Shaw, R., & Baron-Cohen, S. (2018). Risk markers for suicidality in autistic adults. Molecular Autism, 9, 42.
Troubles du sommeil dans l'autisme
Malow, B. A., Marzec, M. L., McGrew, S. G., Wang, L., Henderson, L. M., & Stone, W. L. (2006). Characterizing sleep in children with autism spectrum disorders: a multidimensional approach. Sleep, 29(12), 1563–1571.





